Depression - Das Wichtigste in Kürze:
Symptome
Viele Patienten, die erstmalig einen Psychotherapeuten aufsuchen, fragen sich “bin ich bereits depressiv oder habe ich nur eine schlechte Phase?”. Standardisierte Testverfahren können bei dieser Frage für zusätzliche Klarheit sorgen. Solche Tests sind auch Online verfügbar, z.B. auf der Webseite der Deutschen Depressionshilfe.
Eine Depression zeichnet sich typischerweise aus durch anhaltend niedergedrückte Stimmungslage und Antriebsmangel. Die Erschöpfung ist häufig körperlich spürbar. Weitere mögliche Symptome sind Schlafstörungen, Reizbarkeit, Konzentrationsstörungen, Interessenverlust, häufiges Weinen (affektive Labilität) und Appetitmangel.
In der untenstehenden Grafik sehen Sie eine Auflistung von möglichen Symptomen einer schweren depressiven Episode. Depressionen können individuell jedoch sehr unterschiedlich aussehen und die meisten Betroffenen spüren lediglich einen Teil der genannten Symptome. An welcher Stelle genau der Übergang zwischen Gesundheit und Krankheit stattfindet ist letztlich ein definitorisches Problem, das bis heute nicht vollständig gelöst werden konnte. Dennoch lässt sich in einem Fachgespräch meistens relativ eindeutig die Diagnose Depression stellen oder auch verwerfen.
Psychotherapie und medikamentöse Behandlung
Die Prognose einer Depression ist in den meisten Fällen gut. Studien zeigen, dass auch bei schweren depressiven Episoden nach 2 Jahren ca. 80% aller Betroffenen symptomfrei sind. Nach 6 Monaten wiesen 50% der Erkrankten keine Symptome mehr auf. Chronische Depressionen sind selten.
Die Ursachen für eine Depression sind individuell unterschiedlich. In vielen Fällen lässt sich eine Depression relativ klar auf bestimmte Auslöser und Belastungen zurückführen. Häufig liegen auch genetische Einflüsse vor, die eine gewisse Vulnerabilität für Depressionen hervorbringen. Umgebungsfaktoren und genetische Veranlagung können sich dann zu einer ungünstigen Mischung addieren. Für die Behandlung einer Depression stehen grundsätzlich zwei Möglichkeiten zur Verfügung: Psychotherapie oder Medikamente. Beides ist durch zahlreiche Studien als wirksam belegt. Am wirksamsten ist die Kombination von Psychotherapie mit der gleichzeitigen Einnahme eines Antidepressivums.
In den meisten Fällen ist eine ambulante Behandlung ausreichend. Bei besonders schweren oder langwierigen Verläufen kann auch ein geplanter Klinikaufenthalt in einer psychosomatischen Klinik (z.B. Schön Klinik Roseneck) sinnvoll sein. Das stationäre Behandlungssetting psychosomatischer Kliniken ist in den meisten Fällen hoch wirksam, um einen Rückgang der Symptomatik zu erzielen.
Gerne können Sie auch einen Termin zur Behandlung von Depressionen in unserer Praxis für Psychotherapie in Berlin oder in München oder auch einen Online-Termin vereinbaren.
Im Notfall
Im Falle akuter Suizidgedanken besteht eine telefonische Kontaktmöglichkeit zum Krisendienst Psychiatrie (Tel. 0180 / 655 3000, täglich 0-24 Uhr). Außerdem kann die sofortige Aufnahme (über Rettungstelle) in einer wohnortnahen Akutklinik (z.B. LMU München) erfolgen.
Depression – Weiterführende Informationen
Zu Ursachen, Diagnostik und Therapie der Depression liegt ein umfangreiches Wissen vor, zu dem intensiv geforscht wird. In den folgenden Abschnitten finden Sie weiterführende Informationen, die Ihr Verständnis von dieser Erkrankung verbessern können.
Wirksamkeit von Psychotherapie bei Depression
Die Wirksamkeit von Psychotherapie bei Depressionen ist durch zahlreiche Studien gut belegt.
Aufgrund der Vielzahl an Studien, die mittlerweile existieren, ist es sinnvoll sich bei einer Diskussion über Wirksamkeit von Psychotherapie auf sogenannte Meta-Studien zu beziehen, die mehrere Studien zusammenfassen und in der Zusammenschau bewerten.
Eine Metastudie von Cape et al. (2010) schloss 34 Studien ein mit insgesamt 3962 teilnehmenden Patienten. Größtenteils handelte es sich um Studien, die (kognitive) Verhaltenstherapie als Verfahren wählten. Das Ergebnis fiel eindeutig aus, Psychotherapie wirkt bei Depressionen.
Eine weitere Metastudie (Cuijpers et al., 2011) untersuchte die Wirksamkeit von stationär durchgeführter Psychotherapie anhand von 570 Patienten in 12 Studien. Auch stationär durchgeführte Psychotherapie ist demnach wirksam.
Eine Übersichtsarbeit von Gloaguen et al. (1998) mit 2765 Patienten aus 48 Studien kam zu dem Ergebnis, dass die (kognitive) Verhaltenstherapie diversen anderen Behandlungsformen wie Antidepressiva, Entspannungsverfahren, psychodynamische Therapie, Warteliste etc. überlegen sei und zwar sowohl in Bezug auf den Therapieerfolg nach 16 Wochen als auch auf die Rückfallrate innerhalb eines Jahres.
Wirksamkeit von Antidepressiva bei Depression
Die Wirksamkeit von Antidepressiva bei Depressionen ist wissenschaftlich gesichert. Im individuellen Fall lässt sich die Wirkung jedoch nicht voraussagen, da jeder Mensch etwas anders reagiert. In Studien wird hierfür der Begriff “Responserate” genutzt, d.h. wieviel Prozent der Studienteilnehmer zeigten eine signifikante Besserung der Symptome.
Diese Responserate liegt bei großen Therapiestudien mit mehreren tausend Teilnehmern meistens bei ca. 50%. Häufig ist im praktischen Behandlungsalltag daher das “durchprobieren” mehrerer Substanzen notwendig bis eine Besserung erzielt werden kann. Generell sind Antidepressiva bei leichten depressiven Episoden nicht wirksam, sondern erst bei mittleren und schweren depressiven Episoden.
Eine Vergleich der Wirksamkeit von verschiedenen Medikamenten und Substanzklassen wurde häufig in großen Meta-Studien mit mehreren tausend Teilnehmern versucht. Es fanden sich jedoch nur geringe statistische Hinweise darauf, dass die Substanzen Mirtazapin, Venlafaxin, Sertralin und Escitalopram anderen Antidepressiva überlegen sein könnten.
"Die Responserate auf Antidepressiva liegt bei großen Therapiestudien mit mehreren tausend Teilnehmern meistens bei ca. 50%."
Häufig ist im praktischen Behandlungsalltag daher das “durchprobieren” mehrerer Substanzen notwendig bis eine Besserung erzielt werden kann. Generell sind Antidepressiva bei leichten depressiven Episoden nicht wirksam, sondern erst bei mittleren und schweren depressiven Episoden.
Eine Vergleich der Wirksamkeit von verschiedenen Medikamenten und Substanzklassen wurde häufig in großen Meta-Studien mit mehreren tausend Teilnehmern versucht. Es fanden sich jedoch nur geringe statistische Hinweise darauf, dass die Substanzen Mirtazapin, Venlafaxin, Sertralin und Escitalopram anderen Antidepressiva überlegen sein könnten.
Kombination von Psychotherapie und Antidepressiva
Antidepressiva sind besonders wirksam bei schweren depressiven Episoden. Dazu passend konnten additive Effekte von Psychotherapie und Antidepressiva besonders stark bei schweren Verläufen oder rezidivierenden depressiven Störungen durch Studien nachgewiesen werden.
Als Leitlinie kann gelten, dass Antidepressiva generell erst bei mittleren und schweren depressiven Episoden zum Einsatz kommen sollten. Antidepressiva können in der Kombination mit Psychotherapie besonders wirkungsstark sein.
Entstehungsmodelle der Depression
Die Forschung bietet verschiedene Modelle zur Entstehung einer Depression.
Zwei der wichtigsten Modelle sind das bio-psycho-soziale Modell und das Vulnerabilitäts- Stress-Modell (auch Diathese-Stress-Modell). Diese beiden Modelle sind Grundlage für weitere störungsspezifische Modelle.
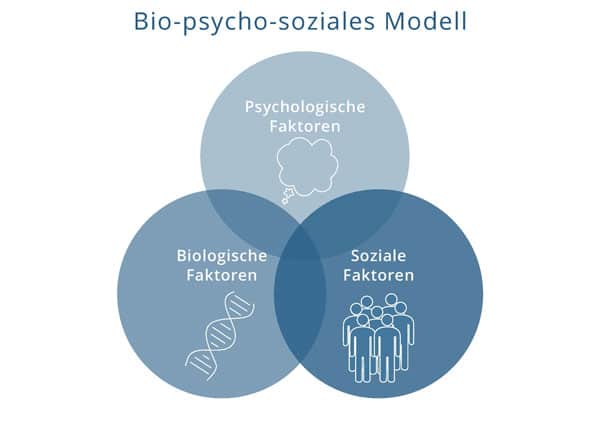
Bio-psycho-soziales Modell:
Für die Beschreibung und Erforschung psychischer Störungen ist heute das bio- psycho-soziale Modell grundlegend. Dieses kann durch den jeweiligen störungsspezifischen Fokus ergänzt werden.
Eine Depression entsteht demnach aus dem Zusammenwirken psychologischer, biologischer und sozialer Einflüsse.
Depressionen können u.a. durch sogenannte negative Grundüberzeugungen begünstigt werden. Der amerikanische Pschotherapeut Aaron T. Beck identifizierte sogenannte Schemata, die im Zusammenhang mit Depression stehen.
Schemata sind Denkmuster, wie wir uns selbst und unsere Umwelt wahrnehmen. Typische depressive Denkmuster nach der Theorie von Beck (1967) sind:
- Personalisieren: Hierbei werden Ereignisse der Außenwelt zu extrem auf die eigene Person bezogen, obwohl man gar nicht alleine dafür verantwortlich ist.
Beispiele: Als eine Mutter einen Brief über Schwierigkeiten der Tochter in der Schule erhielt, sagte sie sich dass sie eine schlechte Mutter sei. Als ein Anwalt eine Verhandlung verlor, führt er das alleine darauf zurück, dass er die Verhandlung falsch geführt habe.
- Polarisiertes Denken: Hierunter wird die Neigung zum Denken in Extremen verstanden (gut – böse, niemals – immer usw.). Das Denken wird undifferenziert. Es werden Dinge gleichgesetzt, die nicht gleich sind.
Beispiel: Als eine Frau ein Stück Schokolade aß, sagte sie sich, dass sie ihre Diät nun vollständig zerstört habe und aß gleich die ganze Packung.
- Übergeneralisierung: Einzelne Aspekte oder Erlebnisse werden ungerechtfertigt zu allgemeinen Aussagen generalisiert. Beispiel: Sie kommen einmal zu spät zu einer Verabredung und sagen sich, dass Sie das immer tun würden.
- Übertreibung: Hierbei werden geringfügige Veränderungen oder Ereignisse verzerrt wahrgenommen und erhalten eine unangemessene irrelevante Bedeutung.
Beispiel: Ihnen fällt der Name einer Person nicht ein, die Sie gerade vorstellen wollen und Sie sagen sich, dass Sie grundsätzlich sozial inkompetent seien.
Zu den sozialen Entstehungsbedingungen gehören u.a. interpersonelle, kulturelle und Umweltfaktoren. Zu den interpersonellen Faktoren gehört die Interaktion mit der Familie, Gleichaltrigen oder die Interaktion in der Berufswelt. Ein kultureller Faktor ist beispielsweise die Werteorientierung in einer Gesellschaft. Ebenso haben Umweltfaktoren wie z.B. Hunger, Krieg, Katastrophen oder sozialer Stress einen Einfluss. Zu den soziologischen Faktoren gehören beispielsweise soziale Ungleichheit, der sozioökonomischer Status oder die soziale Rolle.
Nach dem Bio-Psycho-Sozialen Modell sind biologische, soziologische und psychologische Einflüsse gleichzeitig zu berücksichtigen. Genetische und neurobiologische Einflüsse spielen eine individuell unterschiedlich große Rolle (s. unten).
Eine früher übliche Unterteilung in „endogene“ (=von innen, also z.B. Genetik) und „exogene“ (=von außen, also z.B. Stressoren) Depressionen gilt heute jedoch als überholt. Man geht stattdessen davon aus, dass stets endogene und exogene Faktoren eine Rolle spielen, sich im Einzelfall aber nicht mit letzter Sicherheit sagen lässt zu welchem Anteil.
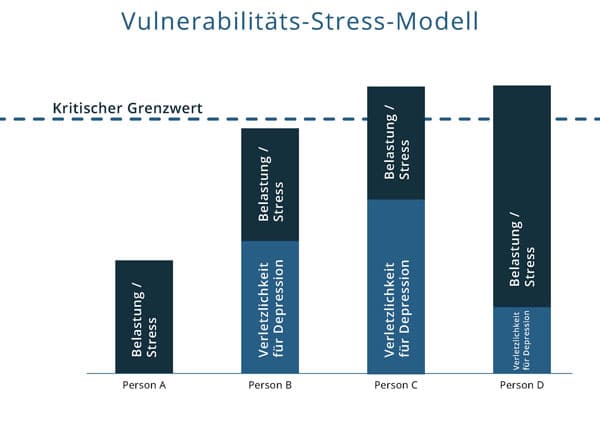
Vulnerabilitäts-Stress-Modell:
Die Vulnerabilität beschreibt die Anfälligkeit eines Menschen eine bestimmte Krankheit zu entwickeln. Es kann somit auch als „Grad der Verletzlichkeit einer Person“ verstanden werden. Die Vulnerabilität ergibt sich aus genetischen, biologischen Einflüssen und psychologischen Einflüsse.
Nach dem Vulnerabilitäts-Stress-Modell haben Menschen, die an einer Depression erkranken, entweder eine höhere Vulnerabilität oder sind besonders starken äußeren Stressoren ausgesetzt. Menschen mit einer niedrigen Vulnerabilität verfügen demnach über eine höhere Resilienz gegenüber Stressoren.
Stressoren sind Umweltreize, die eine Stressreaktion im Körper hervorrufen. Diese können dabei sowohl aus beruflichen, privaten, als auch aus sozialen Belastungen entstehen.
Das Modell geht von einer Störungsschwelle zur Erkrankung aus. Diese ist bei Menschen mit einer höheren Vulnerabilität schneller erreicht.
Die Entstehung einer Depression ist also eine Kombination aus der Vulnerabilität einer Person und Stressereignissen. Nach diesem Modell verfolgt eine Psychotherapie das Ziel, die Vulnerabilität einer Person zu senken. Dieses Modell kann auch als Grundlage verwendet werden, um ein sogenanntes „Burnout“ ursächlich zu zu erklären.
Modell der Erlernten Hilflosigkeit:
Depressionen können in einigen Fälle auch mit dem Modell der Erlernten Hilflosigkeit nach dem Modell von Seligman und Maier (1967) erklärt werden. Gelernte Hilflosigkeit wird als ein Zustand charakterisiert, in dem das Individuum keine Kontrolle auf ein unangenehmes Ereignis erlebt.
Die Theorie geht darauf zurück, dass Menschen im Laufe ihres Lebens die Erfahrung gemacht haben, dass bestimmte Ereignisse unvermeidbar und unkontrollierbar sind. Daraus ergibt sich die Haltung, dass die Reaktion auf einen aversiven Reiz unabhängig vom eigenen Verhalten ist. Diese sogenannte Hilflosigkeitserwartung wird dann auf andere Situationen generalisiert.
Erlernte Hilflosigkeit ist charakterisiert durch ein dreifaches Defizit:
- Motivationales Defizit: eine reduzierte Motivation das Ereignis zu kontrollieren
- Emotionales Defizit: Erschöpfung und reduziertes Selbstvertrauen
- Kognitives Defizit: Dysfunktionaler kognitiver Lernprozess, „meine Reaktion hat keine Auswirkung auf das Ergebnis.“
Diese Theorie wurde im späteren Verlauf um zwei weitere Faktoren erweitert. Die Theorie konnte nicht mehr alleine durch die Erfahrung eines fehlenden Zusammenhangs zwischen eigenem Verhalten und unangenehmen Ereignissen gestützt werden.
Eine Hilflosigkeitserwartung entsteht demnach, wenn zusätzlich:
1. Negative Ereignisse als global und stabil interpretiert werden d.h. dass sich die negative Erfahrung auf andere Lebensbereiche überträgt und konstant über einen längeren Zeitraum anhält.
2. Der Misserfolg internal und nicht external attribuiert wird, d.h. der Misserfolg auf die eigene Unfähigkeit zurückgeführt wird und nicht auf äußere Umstände.
Eine Depression ist nach Seligman gekennzeichnet durch einen global-stabilen-internalen Attributionsstil. Nach dem Modell der Erlernten Hilflosigkeit steht im Fokus der Psychotherapie, das Selbstwirksamkeitserleben zu stärken.
Neurobiologie der Depression
Seit den 70er Jahren wird daran geforscht die neurobiologischen Hintergründe einer Depression aufzuklären. Depression geht einher mit einer Stoffwechselveränderung im Gehirn.
Das bedeutet nicht, dass die Ursache einer Depression “biologisch” ist, ganz im Gegenteil. Neurobiologie und Psychologie sind miteinander verzahnt, sind zwei Seiten derselben Medaille. In dem Moment, wo Sie einen Witz hören und darüber lachen, verändert Ihr Gehirn auch seinen Stoffwechsel, wenn auch nur für eine kurze Zeit. Es geht nicht um ein entweder oder, sondern darum zu verstehen wie beide Seiten miteinander zusammenhängen.
Im Laufe der Jahre wurden verschiedene Hypothesen aufgestellt, welche neurobiologischen Veränderungen genau bei einer Depression vorliegen. Keine dieser Hypothesen konnte abschließend als richtig bewiesen werden, dennoch gilt es als wahrscheinlich, dass zumindest Teile davon eine wichtige Rolle spielen.
Die Monoaminmangel-Hypothese nimmt an, dass in bestimmten Hinregionen ein Defizit der Neurotransmitter Noradrenalin, Serotonin und Dopamin im synaptischen Spalt vorliegt. Unterstützt wird diese Hypothese durch die Feststellung, dass verschiedene Substanzen, die zu einer Reduktion dieser Neurotransmitter führen (z.B. Reserpin), depressive Symptome hervorrufen können.
Als wirksam belegte Antidepressiva wiederum führen zu einer Erhöhung der Konzentration dieser Neurotransmitter im synaptischen Spalt duch Verzögerung von Abbau und Wiederaufnahme in die Zellen (z.B. Serotonin-Wiederaufnahme-Hemmer, SSRI).
Untersuchungen im Blut, Liquor (Hirnflüssigkeit) und Urin ergaben bei depressiven Patienten jedoch nur teilweise erniedrigte Werte dieser Neurotransmitter. Aufgrund methodischer Schwierigkeiten konnte diese Hypothese daher bis heute nicht bestätigt werden. Vorhandene Belege beruhen weitestgehend auf Tierversuchen.
Diese Hypothese kann auch nicht erklären, warum die Wirkung mancher Antidepressiva (z.B. Amitriptylin) erst nach 1-2 Wochen eintritt, obwohl die genannten biologischen Veränderungen durch das Medikament sofort hervorgerufen werden.
Ein Ungleichgewicht zwischen dem sogenannten cholinergen und dem aminergen System wird von der Imbalance-Hypothese postuliert.
Einer erhöhten Konzentration von Acetylcholin (Cholinerges System) steht ein Mangel an Monoaminen (aminerges System) gegenüber.
Dieses Modell wird dadurch gestützt, dass wenn man Gesunden die Substanz Physostigmin verabreicht, depressive Zustände hervorgerufen werden. Physostigmin hemmt den Abbau von Acetylcholin im synaptischen Spalt.
Die anticholinerge Substanz Scopolamin zeigt antidepressive Wirkung, was die Imbalance-Hypothese ebenfalls stützt.
Ampethamine, die die Konzentration von Monoaminen (z.B. Adrenalin und Noradrenalin) im synaptischen Spalt stark erhöhen, zeigen einerseits starke antidepressive Effekte, können andererseits jedoch Zustände von erhöhter Labilität mit Rebounce-Phänomenen hervorrufen.
Glutamat ist einer der wichtigsten aktivierenden Neurotransmitter im Gehirn. Das Narkosemittel Ketamin, das einen Teil der Glutamat-Rezeptoren blockiert (NMDA-Rezeptor), erzielte in Studien schnelle und deutliche antidepressive Effekte. Die aktuell vorliegenden Studien weisen jedoch nur eine geringe Stichprobengröße auf und zeigen außerdem ein vermehrtes Auftreten von Nebenwirkungen wie Verwirrtheit und emotionale Abstumpfung.
Die oben beschriebenen Transmitter-Systeme beziehen sich auf das Gebiet zwischen den Nervenzellen, auf der Ebene des synaptischen Spalts und Rezeptoren an der Zellmembran.
Die Reizweiterleitung innerhalb der Nervenzellen rückt zunehmend ins Interesse der Forschung. Wirkungsvolle Substanzen in der Behandlung affektiver Störungen wie Lithium, Carbamazepin und Valproat wirken vor allem auf diese sogenannten Second-Messenger-Systeme.
Genetik
Es gilt als wissenschaftlich gesichert, dass eine erbliche Vorbelastung die Wahrscheinlichkeit des Auftretens einer affektiven Störungen wie z.B. einer Depression erhöht. Nimmt man an, dass die Lebenszeitprävalenz (Wahrscheinlichkeit des Auftretens über die gesamte Lebensspanne) für eine schwere depressive Episode 10 % beträgt, steigt das Erkrankungsrisiko bereits auf mindestens 15 % wenn ein Verwandter ersten Grades betroffen ist.
Während die allgemeine Prävalenz (Erkrankungsrate) für eine bipolare affektive Störung 1 bis 2 % beträgt, liegt das Risiko für Erstgradverwandte bei 15 bis 20 %. In 8 % der Fälle kommt es zu Rezidiven. Leiden beide ihrer Eltern an einer affektiven Störung, so erhöht sich das Risiko dieser Kinder auf 55 %. Die hereditäre (vererbungsbedingte) Disposition scheint für verschiedene Formen depressiver Erkrankungen zu gelten: Sie konnte für melancholische, nichtmelancholische und auch dysthyme sowie zyklothyme Störungen nachgewiesen werden.
Welche Gene auf DNA-Ebene im Einzelnen betroffen sind, konnte bislang trotz intensiver Forschung noch nicht festgestellt werden. Derzeit ist die Studienlage dazu sehr uneinheitlich. Vermutlich lässt sich die Vulnerabilität durch unterschiedliche genetische Veränderungen erklären. Je nach Familie könnte es sich dann bei den jeweils erkrankten Personen um verschiedene Kombinationen veränderter Gene handeln.
Gen-Umwelt-Interaktion
Innerhalb der letzten Jahre hat sich besonders ein Konzept sehr stark etabliert: die Gen-Umwelt-Interaktion. Darunter versteht man das Zusammenspiel möglicher Vulnerabilitätsgene und Umgebungsfaktoren. Beispielsweise fungieren Polymorphismen bestimmter Gene als Moderatoren für den Grad, in dem Missbrauch in der frühen Kindheit die Empfänglichkeit für Depressionen im Erwachsenenalter erhöht.
Möglicherweise könnten in diesem Zusammenhang auch epigenetische Prozesse zum Tragen kommen. Hierbei werden unter Anwesenheit bestimmter Umweltbedingungen die Umschreibung eines Gens der DNA in eine RNA durch Cytosinmethylierung und Histonacetylierung verändert. Bei Ratten z.B. modifiziert das Brutpflegeverhalten vermittelt über die Epigenetik nachhaltig die Regulierbarkeit der zerebralen Stressantwort. Je maladaptiver das Brutverhalten ist, welches die Nachkommen erfahren haben, umso dysfunktionaler ist ihre Stressreaktion.
Schlaf und Depression
Kein Symptom wird von depressiven Patienten so häufig berichtet wie Schlafstörungen. Zudem ist es in den meisten Fällen das Symptom, das als erstes beobachtet wird. Eine chronische Insomnie (reduziertes Schlafvermögen) geht mit einer erhöhten Wahrscheinlichkeit für die Entwicklung einer Depression einher.
Darüber hinaus wirkt Schlafentzug kurzfristig antidepressiv, sodass sich bei 60-70 % depressiver Patienten die Stimmung deutlich verbessert. Von diesen Patienten zeigt sich jedoch bereits in der Folgenacht ein rapider Stimmungseinbruch. Scheinbar führen selbst kurze Schlafphasen am Tag bei etwa 50 % der Patienten zur erneuten Stimmungsverschlechterung. Insbesondere morgendliche Schlafepisoden können in dieser Hinsicht fatal sein.
Bei besonders ausgeprägten Schlafstörungen empfiehlt es sich, ein Antidepressivum mit schlaffördernden Eigenschaften zu verwenden. Hierzu zählen z.B. Mirtazapin oder Trimipramin. Hiermit lässt sich der Schlaf häufig deutlich verbessern, leider jedoch auch nicht selten mit Nebenwirkungen wie morgendlicher Überhang oder Gewichtszunahme. Es besteht jedoch zumindest eine gute Chance, durch Einnahme dieser Medikamente einen verbesserten Schlaf ohne zu starke Nebenwirkungen zu erreichen.
Neurobiologie des Schlafes bei Depression
Eine Depression ist mit einem intensiveren Metabolismus des Gehirns assoziiert, was PET-Studien bestätigen konnten. Diese Beobachtung bezieht sich vor allem auf den cingulären Gyrus (Teil des limbischen Systems). Patienten, auf die dieses Merkmal zutrifft, profitieren am meisten von Schlafentzug, sodass ihr Glukosemetabolismus bis auf ein unauffälliges Niveau heruntergeht.
Infolge dessen kann davon ausgegangen werden, dass die cholinerge Erregungstransmission im ZNS übermäßig aktiv sein könnte und Schlafentzug dem entgegenwirkt. Eine alternative Überlegung ist, dass das Dopaminsystem beeinträchtigt sein könnte.
Nun könnte auch der Nukleosid Adenosin mit seiner hemmenden Wirkung relevant sein im Hinblick auf den positiven Effekt von Schlafentzug und die Elektrokrampftherapie bei affektiv gestörten Patienten.
In denjenigen Episoden, in denen Energie- und O2 Verbrauch in einem krankhaften Ausmaß erhöht sind, ist auch der ATP-Verbrauch in entsprechenden Bereichen des Gehirns erhöht. Infolgedessen wird Adenosin akkumuliert, wodurch das Ungleichgewicht von Energiereserven und -bedarf korrigiert wird. Die Akkumulation von Adenosin kann in abgeschwächter Form durchaus auch außerhalb des Schlafes stattfinden, ganz besonders nach Schlafentzug.
Darüber hinaus bewirkt Schlafmangel eine übermäßige Rezeptorexpression von Adenosin-A1 in den entsprechenden Teilen des Gehirns. Dadurch werden die adenosinergen Effekte dieser Rezeptoren nochmals intensiviert. Die Stimulation dieser Rezeptoren kann außerdem einen antidepressiven Effekt haben. Dies zumindest konnte in Studien mit transgenen Mäusen konnten nachgewiesen werden. Man konnte bei diesen Mäusen eine Überexpression der A1-Rezeptoren auslösen, indem man das Transgen an- bzw. ausgeschaltet hat. Zwischen den sog. A1OFF-Tieren und Mäusen, die man in der freien Wildbahn findet, gibt es keinen Unterschied. Anders verhält es sich hingegen bei den A1ON-Tieren.
Diese sind verglichen mit Mäusen aus der Wildnis außerordentlich resilient im Hinblick auf depressionstypische Symptome. Mäuse, bei denen es zu keiner Expression von A1-Rezeptoren mehr kommt, werden A1KO-Mäuse genannt. Diese Tiere verhielten sich wiederum vermehrt so, wie man es bei einer Depression erwarten würde. Sie waren jedoch sehr widerstandsfähig gegen die antidepressive Wirkung von Schlafentzug.
In der vorliegenden Studie waren alle antidepressiven Wirkungen von Schlafmangel auch auf das transsynaptische Gen Homer1a zurückzuführen, welches eine regulatorische Funktion ausübt. Maßnahmen, welche eine Depression verursachen, sorgen für eine Herabregulation dieses Gens, wohingegen antidepressiv wirkende Interventionen eine Aufregulation zur Folge haben.
Neben der verstärkten Aktivität von Adenosin bewirkt Schlafentzug letztlich auch die Inhibition cholinerger Nervenzellen. Dies lässt sich im basalen Vorderhirn und im lateralen Tegmentum beobachten. Diese Hemmung wiederum ist assoziiert mit einer verstärkten Bereitschaft nach Schlafmangel zu schlafen sowie der Delta-Wellen im Schlaf-EEG während des darauffolgenden Schlafs.
Nach einer Elektrokrampftherapie zeigen sich zwar ähnliche Effekte, jedoch sind diese um einiges größer. Es gibt signifikante Korrelationen zwischen den antidepressiven Effekten von Schlafmangel und Elektrokrampftherapie und den adenosinergen Auffälligkeiten im EEG während des Schlafs.
Die besagte Rückkehr des gesteigerten Glukosestoffwechsels im anterioren Cingulus in Folge von Schlafmangel bei einigen depressiven Patienten kann ebenfalls auf eine verstärkte adenosinerge Inhibition cholinerger Nervenzellen zurückzuführen sein. Die Annahme des antidepressiven Effekts durch die verstärkte adenosinerge Inhibition cholinerger Nervenzellen nach Schlaflosigkeit sowie Elektrokrampftherapie deckt sich in ihren Grundzügen mit der cholinerg-aminergen Imbalance-Hypothese.
Quellen:
Möller H, Laux G, Kapfhammer H, eds. Psychiatrie, Psychosomatik, Psychotherapie. Springer, 2017.
S3-Leitlinie/Nationale Versorgungsleitlinie Unipolare Depression – Langfassung, 2. Auflage. Version 5, 2015.
Cape J, Whittington C, Buszewicz M, Wallace P, Underwood L. Brief psychological therapies for anxiety and depression in primary care: meta-analysis and meta-regression. BMC Med. 2010;8:38. Published 2010 Jun 25. doi:10.1186/1741-7015-8-38.
Cuijpers P, Clignet F, van Meijel B, van Straten A, Li J, Andersson G. Psychological treatment of depression in inpatients: a systematic review and meta-analysis. Clin Psychol Rev. 2011;31(3):353–360. doi:10.1016/j.cpr.2011.01.002
Fournier JC, DeRubeis RJ, Hollon SD, et al. Antidepressant drug effects and depression severity: a patient-level metaanalysis. Jama 2010;303(1):47-53.
Gloaguen V, Cottraux J, Cucherat M, et al. A meta-analysis of the effects of cognitive therapy in depressed patients. J Affect Disord 1998;49(1):59-72.
Spijker J, de Graaf R, Bijl RV, et al. Duration of major depressive episodes in the general population: results from the Netherlands Mental Health Survey and Incidence Study (NEMESIS). Br J Psychiatry 2002;181(3):208-13.
van Calker, Dietrich, et al. „Recent insights into antidepressant therapy: distinct pathways and potential common mechanisms in the treatment of depressive syndromes.“ Neuroscience & Biobehavioral Reviews 88 (2018): 63-72.
Petermann, F. et. al., (2017). Fernlehrbrief Klinische Psychologie Basis I Modelle und Grundlagen, Göttingen: Hoegrefe.
Zum Weiterlesen:
Ratgeber Depression: Informationen für Betroffene und Angehörige (Martin Hautzinger, Hogrefe)
Selbsthilfe bei Depressionen (Gudrun Görlitz, Klett-Cotta)